Om artikelen te kunnen downloaden heb je een account en abonnement nodig.
Om artikelen op te slaan heb je een account en abonnement nodig
Om artikelen op te slaan heb je een account en abonnement nodig
Sociale cognitie meten bij hersenaandoeningen: Waarom zou je?
Samenvatting
Sociale cognitie betreft het vermogen om in sociale, interpersoonlijke situaties goed te functioneren. Bij neurologische aandoeningen met hersenschade kunnen er veranderingen in het sociale gedrag ontstaan. Dit betreft zowel de acute aandoeningen zoals traumatisch hersenletsel of een beroerte, als (langzaam) progressieve aandoeningen zoals een hersentumor of dementie. Stoornissen in sociale cognitie kunnen onderliggend zijn aan deze gedragsveranderingen en gerelateerd zijn aan problemen in sociale participatie. Toch blijkt het meten van sociaalcognitieve functies in de praktijk vaak achter te blijven. Nu is het ook een complex construct en is er weinig wetenschappelijk onderzoek naar verricht in vergelijking met andere cognitieve domeinen. Tegelijkertijd is het een cruciaal domein voor sociaal functioneren en zijn er wel degelijk bruikbare tests voor sociale cognitie. Daarom betogen we in dit opiniestuk niet alleen dat sociale cognitie als een kerndomein in neuropsychologisch onderzoek zou moeten worden beschouwd, maar lichten we ook toe hoe dit in de klinische praktijk rondom patiënten met hersenschade toe te passen. We beperken ons in dit artikel tot volwassen patiënten met hersenschade door neurologische aandoeningen, waarbij er sprake is van veranderingen in het sociale gedrag. Sociale cognitie is echter evenzeer een belangrijk domein als het gaat om patiënten met neuropsychiatrische of ontwikkelingsstoornissen. Achtereenvolgens zullen worden besproken: de definitie van sociale cognitie, de reden voor het meten van stoornissen in sociale cognitie, handvatten voor de diagnostiek en een neuropsychologische behandeling voor stoornissen in sociale cognitie.
Introductie
Casus de heer O.
Tijdens het anamnesegesprek met de heer O. (43 jaar) en zijn vrouw blijkt dat hij zich minder bekommert om alles wat er in de wereld speelt. Het gevoel is volgens zijn vrouw wat vlak geworden na zijn herseninfarct in 2019. Zij vertelt dat hij de energie niet heeft om familie en vrienden te bezoeken. De kinderen zijn sterk op haar gericht. Hij is breedsprakig geworden en minder attent en zorgzaam. Er zijn momenten dat hij ineens heel boos wordt. Meneer zelf heeft hier niet zoveel last van. Aanvankelijk paste zijn vrouw zich aan, maar de spanning in de relatie wordt haar nu te veel. Eerder in het traject is er neuropsychologisch onderzoek verricht. Over sociale cognitie werd toen niet gesproken.
Een van de mooie kenmerken van ons vak, de klinische neuropsychologie, is dat we in staat zijn om ogenschijnlijk onbegrepen gedrag begrijpelijker te maken voor zowel patiënt, naasten als behandelaars. Dit kunnen we door neuropsychologische functies te testen. Bij de keuze van ons (test)materiaal houden we rekening met recente wetenschappelijk inzichten, klinische ervaringen en hebben we ook onze eigen voorkeuren. Klinisch neuropsychologen weten dat hersenaandoeningen, of ze nou acuut of sluipend ontstaan, tot ingrijpende veranderingen kunnen leiden in het sociale gedrag. Desondanks blijkt het meten van sociaalcognitieve functies, die onderliggend kunnen zijn aan deze gedragsveranderingen, in de praktijk vaak achter te blijven. Dit is opvallend, aangezien het wel degelijk mogelijk is om stoornissen en beperkingen in sociaal gedrag objectief in kaart te brengen tijdens neuropsychologisch onderzoek, met tests en gerichte vragenlijsten voor sociale cognitie.
De domeinen aandacht, geheugen en executief functioneren worden vrijwel standaard opgenomen in een testbatterij; een neuropsychologisch onderzoek zonder een 15-Woordentest of Trail Making Test kom je niet vaak tegen. Meestal worden ook stemming en coping in kaart gebracht, zelfs al rapporteert een patiënt geen stemmingsklachten tijdens het anamnesegesprek. Echter, als het om het gestructureerd in kaart brengen van sociale cognitie gaat, lijkt er nog sprake van een collectief neglect. Dit geldt niet alleen voor de klinische praktijk in Nederland. Uit een wereldwijd uitgezet vragenlijstonderzoek van Kelly (2017) blijkt dat minder dan 5% van de bevraagde neuropsychologen aangeeft tests af te nemen voor emotieherkenning, mentaliseren (Theory of Mind, ToM) of alexithymie, terwijl ze wel aangeven sociale cognitie belangrijk te vinden. Ondanks dat 84% van de groep clinici denkt dat er problemen kunnen zijn in sociale cognitie, wordt doorgaans alleen sociaal gedrag in kaart gebracht, door zelfrapportage- of observatielijsten. Uit een recente publicatie blijkt dat Franse neuropsychologen weinig vertrouwen hebben in het eigen vermogen om stoornissen in sociale cognitie te meten en behandelen (Quesque e.a., 2022). Eerder verscheen een overzicht van 36 gepubliceerde enquêtes gericht op het gebruik van neuropsychologische tests in de klinische praktijk, in de periode 1990-2016 (Piotrowski, 2017). Hieruit kwam het beeld naar voren dat er van de 42 objectieve tests niet een de aspecten van sociale cognitie meet.
Nu is sociale cognitie ook een complex construct en is er in vergelijking met andere cognitieve domeinen minder wetenschappelijk onderzoek naar verricht. Echter, dit is volgens ons geen reden dit belangrijke domein, cruciaal voor het sociale functioneren, niet in kaart te brengen bij een neuropsychologisch onderzoek bij patiënten met hersenschade. Inmiddels staat in de DSM-5-TR (American Psychiatric Association, 2022), in tegenstelling tot de vorige versies, ook sociale cognitie als een volwaardig neurocognitief domein vermeld. Daarom onderstrepen we in dit opiniestuk niet alleen de noodzaak van diagnostiek van mogelijke stoornissen in sociale cognitie, maar lichten we ook toe hoe dit in de klinische praktijk toe te passen. In dit artikel ligt de focus op volwassen patiënten met een hersenaandoening. Dat we niet uitgebreid ingaan op andere populaties, zoals kinderen of patiënten met een neuropsychiatrische aandoening, laat onverlet dat ook in deze populaties de diagnostiek naar sociale cognitie zeer relevant is, zie bijvoorbeeld de meta-analyse van Roelofs en collega's (2017). Sterker nog, een deel van de tests voor sociale cognitie zijn oorspronkelijk binnen de neuropsychiatrie ontwikkeld en bijvoorbeeld onderzocht bij autisme en schizofrenie (Corcoran e.a., 1995; Happé, 1994).
Wat is het ook alweer?
Sociale cognitie betreft het vermogen om in sociale, interpersoonlijke situaties goed te functioneren. Het domein sociale cognitie kan worden opgedeeld in drie onderdelen waarin sociale informatie wordt verwerkt (Adolphs, 2001; zie voor een overzicht ook Eikelboom & Spikman, 2022):
- Waarneming van sociaal relevante informatie, zoals het aflezen van emotionele gezichtsexpressies, lichaamstaal of emotie in de stem.
- Begrijpen van gedachten en gevoelens van anderen, perspectiefname, empathie.
- Reageren op sociale informatie: op adequate wijze het gedrag afstemmen.
Patiënten met stoornissen in sociale cognitie kunnen moeite hebben emoties af te lezen bij anderen, niet weten hoe op andermans emoties te reageren of juist eigen emoties moeilijk reguleren. Ook kan een patiënt 'vervlakt' overkomen en verminderd emoties ervaren. Een verminderde emotiebeleving en problemen met het verwoorden van de eigen gevoelens worden tezamen ook wel alexithymie genoemd. Wanneer de patiënt moeite heeft om andermans gedachten of gevoelens te begrijpen, kan er sprake zijn van een stoornis in Theory of Mind (ToM) of cognitieve empathie. Ook is het mogelijk dat het meevoelen met de ander lastig is; dan is er sprake van een stoornis in affectieve empathie. Daarnaast kan men moeite hebben eigen emoties en gedrag te reguleren, waarbij bijvoorbeeld verminderd initiatief of een onvermogen tot het inhiberen van sociale of emotionele impulsen voorkomt (problemen in de emotieregulatie). Ook een verminderd inzicht in het eigen sociaal functioneren valt onder de problemen in sociale cognitie.
Sociale cognitie moet gezien worden als een afzonderlijk domein dat onderscheiden kan worden van andere cognitieve domeinen. Echter, aangezien sociale situaties per definitie dynamisch en complex zijn, is het goed denkbaar dat stoornissen in sociaalcognitieve processen zich op gedragsniveau manifesteren in samenhang met eventuele problemen in algemene (niet-sociale) cognitieve functies, zoals geheugen, aandacht en executieve functies. Naast algemene cognitieve processen zijn ook omgevingsfactoren van belang voor de manier waarop een stoornis in de sociale cognitie zich uit op gedragsniveau. Hoe adequaat te reageren in een sociale situatie is afhankelijk van veelal impliciete en contextafhankelijke regels; sociale normen. Deze normen verschillen tussen culturen en kunnen veranderen over tijd, maar het besef en de toepassing van dergelijke normen kan ook aangedaan zijn als onderdeel van sociale cognitieve problemen. Voor een schematisch overzicht van de bij sociale cognitie betrokken factoren, zie Figuur 1.
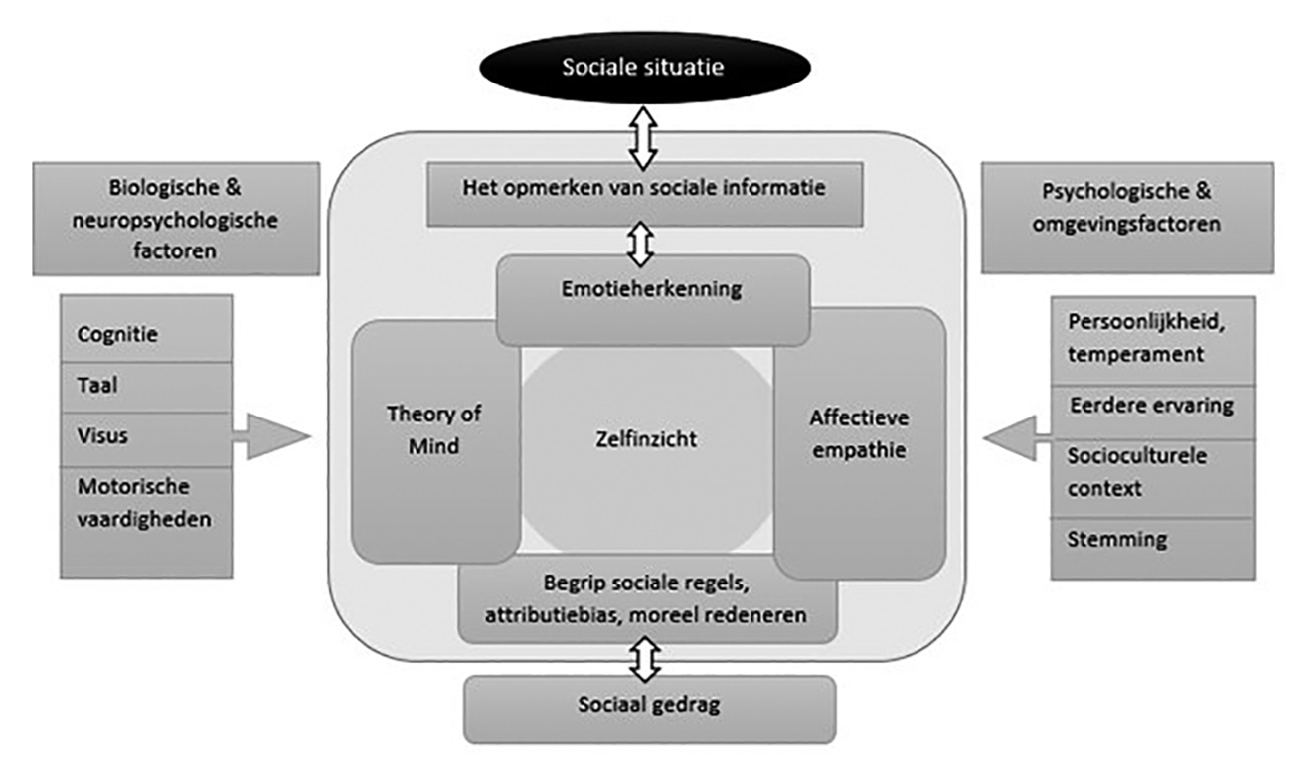
Figuur 1 Biopsychosociaal model van sociale cognitie, gebaseerd op het model van McDonald e.a. (2022)
Waarom meten?
Er zijn diverse redenen om sociale cognitie vaker in kaart te brengen binnen een neuropsychologisch onderzoek dan dat momenteel het geval is in de klinische praktijk. Allereerst wijst onderzoek naar de onderliggende neurale mechanismen van sociale cognitie op uitgebreide, bilaterale netwerken met betrokkenheid van de frontale, temporale en pariëtale regio's (o.a. Kennedy & Adolphs, 2012). Het is mede daarom niet verrassend dat stoornissen in de sociale cognitie voorkomen bij een verscheidenheid aan hersenaandoeningen. In 2016 publiceerden Henry en collega's een position paper waarin ze betogen dat stoornissen in de sociale cognitie bij veel verschillende hersenaandoeningen voorkomen. De auteurs doen een oproep om sociale cognitie als neurocognitief domein serieus te nemen en beschrijven concrete handreikingen voor diagnostiek en behandeling (Henry e.a., 2016). Ook in een systematische literatuurstudie (gebaseerd op meta-analyses) rapporteerden Cotter en collega's dat stoornissen in de sociale cognitie in ten minste dertig klinische aandoeningen (neurologisch, neuropsychiatrisch, ontwikkelingspsychopathologisch) kenmerkend aanwezig zijn (Cotter e.a., 2018). Zij concludeerden dat stoornissen in de sociale cognitie in het merendeel van deze aandoeningen frequent voorkomen en in dezelfde mate aanwezig zijn als stoornissen in overige cognitieve functies, zoals geheugen en het executief functioneren.
Ergo, als het gaat om hersenaandoeningen is inmiddels uitgebreid aangetoond dat stoornissen in de verschillende aspecten van sociale cognitie niet alleen voorkomen bij patiënten met acute hersenaandoeningen, zoals traumatisch hersenletsel of een beroerte (Spikman e.a., 2013a), maar ook bij patiënten met meer sluipend verlopende ziekten, zoals hersentumoren of multiple sclerose en ook bij patiënten met neurodegeneratieve aandoeningen zoals frontotemporale dementie, ziekte van Huntington, ziekte van Parkinson of de ziekte van Alzheimer (Cotter e.a., 2018; Singleton e.a., 2022). Daarnaast wordt steeds meer duidelijk dat stoornissen in sociale cognitie bij verschillende aandoeningen gerelateerd zijn aan gedragsveranderingen die door naasten als problematisch worden ervaren, zoals ontremd gedrag, verminderde empathie en toegenomen apathie (Buunk e.a., 2017). Een verminderde herkenning van angst is bijvoorbeeld gerelateerd aan risicogedrag in situaties waarin anderen in gevaar kunnen worden gebracht, zoals het verkeer (Van den Berg e.a., 2020; Visser-Keizer e.a., 2016). Daarnaast kunnen stoornissen in sociale cognitie gepaard gaan met een verminderd vermogen om te leren in revalidatiebehandelingen (Spikman e.a., 2013a), of ongunstige sociale participatie voorspellen (hervatting van werk en sociale relaties) na hersenletsel (Westerhof-Evers e.a., 2019a). Stoornissen in de sociale cognitie kunnen als marker worden gezien van een groter risico op (sociale) gedragsveranderingen. We willen dan ook oproepen sociale cognitie als kerndomein te beschouwen binnen de neuropsychologische diagnostiek.
Hoe meten?
Binnen de neuropsychologie is sociale cognitie een relatief 'nieuw' domein. Met de nadruk op relatief, want het belang van sociaal gedrag voor het dagelijks functioneren van patiënten wordt reeds lang onderkend. Al in 1984 stelde de neuropsycholoog Brooks dat van alle gevolgen van hersenletsel juist de gedragsveranderingen de meest negatieve consequenties hebben voor het dagelijks functioneren én het moeilijkst te behandelen zijn. In de afgelopen jaren zijn er tests en vragenlijsten ontwikkeld. Deze zijn weliswaar over het algemeen nog minder goed gevalideerd en genormeerd dan tests voor andere cognitieve domeinen, maar de huidige stand van zaken rechtvaardigt niet om sociaalcognitieve tests zonder meer als onbruikbaar weg te zetten. Onderzoek naar sociale cognitie, net als bij elk ander neuropsychologisch construct, betreft immers een combinatie en integratie van observaties, gespreksgegevens met zowel patiënt als naaste en psychometrisch testonderzoek zoals tests en vragenlijsten.
Observaties en gespreksgegevens
In de klinische praktijk gebeurt het helaas nog steeds dat een gedragsprobleem niet als uiting van een stoornis in de sociale cognitie wordt herkend. Het ongewenste gedrag wordt geobserveerd, maar een onderliggend probleem (de stoorzender: stoornissen in sociale cognitie) wordt vervolgens niet gestructureerd onderzocht door middel van neuropsychologisch onderzoek. Dat wat je niet kent, kun je ook lastig herkennen. Dus waar moeten we eigenlijk op letten, wat zijn nu die red flags in de behandelkamer (Tabel 1)?
Tabel 1 Red flags voor gesprek en observaties
| Mogelijke red flags (op basis van gesprek): | |
| ja/nee ja/nee ja/nee ja/nee ja/nee ja/nee |
| Sociaal/emotioneel gedrag (op basis van gesprek en observaties): | |
| ja/nee ja/nee ja/nee ja/nee ja/nee ja/nee ja/nee |
Problemen op het gebied van sociale cognitie zijn per definitie problemen in interpersoonlijke interacties. Om deze interactieproblemen te kunnen opmerken kan de neuropsycholoog ook 'zichzelf als instrument gebruiken': wanneer men in de spreekkamer of tijdens een opname merkt dat het contact ongewoon verloopt en gedrag niet helemaal gepast is, kan dit een belangrijke diagnostische waarde hebben. Dit is uiteraard geen definitief 'bewijs', maar wel een signaal op basis waarvan uitgebreider onderzoek kan worden ingezet. Gelukkig kennen we in de wereld een breed spectrum aan gedragingen, die ook premorbide al aanwezig kunnen zijn. Gezien de complexiteit van het construct sociale cognitie is het logisch dat er grote verschillen zijn tussen mensen in de mate van sociaal functioneren, ook zonder dat er sprake is van een hersenaandoening, door bijvoorbeeld verschillen in leeftijd, geslacht, opvoeding en culturele achtergrond. Het is dus van belang om goed uit te vragen, ook bij naasten, of er sprake is van een verandering in (sociaal) gedrag bij de onderzochte patiënt. Iedere sociale situatie kent weer andere gedragsregels en verwachtingen; kan de patiënt deze aanvoelen en het gedrag flexibel aanpassen?
Voorbeelden van opvallende observaties
- Patiënt komt kinderlijk over, jonger dan de kalenderleeftijd, wat amicaal en te vrij in het contact.
- Patiënt komt te vroeg binnen, of blijft juist hangen. Informeert overmatig naar of deelt overmatig persoonlijke details.
- Patiënt staat te dichtbij, zoekt fysiek contact met behandelaar (benen strekken onder de tafel), houdt de hand te lang vast bij kennismaking.
- Opvallend oogcontact (te lang en indringend of juist te weinig).
Problemen in de sociale cognitie kunnen in ernst variëren van heel subtiel tot manifest. Evident ontremd gedrag, kwetsende opmerkingen of agressieve uitvallen komen lang niet altijd voor in de spreekkamer. Vaak worden subtielere uitingen gezien, zoals uitgebreid vertellen zonder aandacht voor beurtwisseling, of iets te dichtbij komen staan. De patiënt vertelt bijvoorbeeld over personen die je als zorgverlener niet kunt kennen, zonder zich daar ogenschijnlijk bewust van te zijn. In sommige gevallen kunnen patiënten wel benoemen dat ze afgevlakt zijn in gevoelsbeleving, in andere gevallen is het te merken in het gesprek of geven nabije anderen het aan, maar zijn patiënten zich er zelf niet van bewust.
Naast observaties is het verhaal van de naasten van patiënten een belangrijke bron van informatie. Allereerst moet duidelijk zijn dat het om een acute of geleidelijk ontstane verandering in het gedrag gaat die gerelateerd kan worden aan het ontstaan van de hersenaandoening. Met name opmerkingen dat de patiënt als persoon veranderd is ('een hele andere man geworden') en een ander karakter lijkt te hebben gekregen is een 'red flag'. Verder zijn een gebrek aan inlevingsvermogen, onvermogen subtiele signalen op te pikken en veranderd gevoel voor humor allemaal signalen voor stoornissen in de sociale cognitie. Partners geven bijvoorbeeld aan dat er weinig begrip en respons volgt op emoties bij anderen, bijvoorbeeld een kind dat valt wordt niet getroost en krijgt van de patiënt te horen dat het beter moet opletten, of patiënt is weinig attent en vraagt niet meer hoe de werkdag van zijn partner is geweest; de patiënt is vooral op zichzelf gericht en de woorden 'egocentrisch' of 'egoïstisch' worden gebruikt. Vaak wordt wederkerigheid gemist en soms schamen partners zich voor het gedrag van patiënt (bijvoorbeeld door grappen die net over het randje gaan). Daarom is het van belang altijd met de partner of een andere naaste te spreken wanneer het vermoeden van sociale cognitieve problematiek door een hersenaandoening bestaat. Uiteraard heeft de naaste ook niet altijd gelijk; ook zonder stoornissen in sociale cognitie kan er sprake zijn van weinig relatiekwaliteit. Idealiter vullen beiden ook vragenlijsten in, voorbeelden van vragenlijsten met een zelf- en proxy-versie zijn te vinden in Tabel 2 aan het eind van het artikel.
Casus de heer O.
Dhr O. en zijn vrouw zijn inmiddels ruim drie jaar verder na zijn herseninfarct. Aanvankelijk waren zij blij met het vlotte herstel en hoopvol richting de toekomst. De laatste jaren zijn zij echter uit elkaar gegroeid. Echtgenote voelt zich niet begrepen en meneer is niet in staat om zijn partner- en vaderrol volwaardig te vervullen. Als hij alleen thuis is met de kinderen (acht en tien jaar) lopen de kinderen op eieren om te voorkomen dat zij een geïrriteerde reactie of woede-uitbarsting moeten incasseren. Echtgenote is overbelast geraakt.
Neuropsychologisch testonderzoek
Aangezien er nog weinig goed gevalideerde sociaalcognitieve tests beschikbaar zijn en de normgegevens van veel tests niet toereikend zijn, is het cruciaal om bevindingen in de juiste context te plaatsen. Hierbij kunnen de in Nederland beschikbare tests met goede normen (voor emotieherkenning, zie Tabel 2) als startpunt dienen; als daarop de scores verlaagd uitvallen is de kans groot dat er iets aan de hand is. De meest gebruikte, goed genormeerde en gevalideerde tests in Nederland zijn de Ekman 60 Faces Test (onderdeel van de Facial Expressions of Emotion; Stimuli and Tests; FEEST; Young e.a., 2002) en de Emotion Recognition Task (ERT; Kessels e.a., 2014). Van beide tests is een Nederlandse versie beschikbaar met goede normen; de FEEST wordt in eigen beheer uitgegeven door de afdeling Klinische Neuropsychologie van het UMCG (Voncken e.a., 2018), de ERT is verkrijgbaar via Metrisquare (Kessels e.a., 2014). Voor beide tests heeft onderzoek bij diverse patiëntengroepen de sensitiviteit aangetoond; patiënten met onder andere traumatisch hersenletsel, een beroerte en frontotemporale dementie (FTD) bleken slechter te presteren dan gezonde controles (Jiskoot e.a., 2020; Spikman e.a., 2013b). Voorts blijkt de ecologische validiteit van de FEEST en ERT goed, gezien het frequent gevonden verband in verschillende patiëntengroepen tussen stoornissen en veranderingen in sociaal gedrag (Jorna e.a., 2021; Spikman e.a., 2013b).
Bij voorkeur worden er meerdere tests afgenomen voor de verschillende aspecten van sociale cognitie. Daarbij is er, gezien de veelal niet toereikende normgegevens, enige voorzichtigheid geboden bij het gebruik van de tests voor de hogere orde sociaalcognitieve functies, zoals Theory of Mind. Dat betekent dat er niet zonder meer, op basis van de prestatie op een van deze tests, geconcludeerd kan worden dat een verlaagde score daadwerkelijk een stoornis in ToM betekent. Echter, wanneer deze worden gecombineerd met andere tests, observatieschalen en vragenlijsten kan toepassing kwalitatief een goed inzicht opleveren. Dit geldt eveneens voor vragenlijsten: ook bij ontoereikende normgegevens kan de discrepantie tussen de scores van patiënten en naasten bijvoorbeeld informatie geven over de mate van ziekte-inzicht. Sociale cognitie kan aangedaan zijn naast stoornissen in andere cognitieve domeinen, maar kan ook selectief aangedaan zijn. Er zijn dus twee kanttekeningen te plaatsen voor de interpretatie: 1) scores op tests voor sociale cognitie kunnen lager uitvallen door stoornissen in andere cognitieve domeinen, 2) scores op tests zijn niet altijd een een-op-eenweergave van het functioneren in het dagelijks leven. Een niet-afwijkende score op de FEEST wil niet zonder meer zeggen dat er geen problemen in de sociale cognitie kunnen spelen. Denk aan de patiënt met een gemiddelde score op de FEEST, die tegelijkertijd ik-gericht is, zich weinig inleeft in de ander en niet op de emoties van de ander let in het dagelijks leven. De geïsoleerde functie emotieherkenning kan intact zijn tijdens een gestructureerd testonderzoek, desondanks is hier wel iets aan de hand en is behandeling geïndiceerd. Kortom, een neuropsychologisch onderzoek dat alleen is gericht op de emotieperceptie mist belangrijke informatie over andere aspecten van sociale cognitie. Daarnaast, als gespreks- en vragenlijstgegevens congruent zijn met zwakke prestaties op de ToM-taken, geeft dit ondersteunend bewijs voor problemen in het mentaliseren. Ook hier willen we benadrukken dat observaties, gespreks-, test- en vragenlijstgegevens gecombineerd en geïntegreerd moeten worden, om op basis daarvan weloverwogen conclusies te trekken.
Casus de heer O.
Uit het neuropsychologisch onderzoek van de heer O. komt onder andere een stoornis in het herkennen van emotionele gezichtsexpressies naar voren (FEEST 39/60). Ook heeft hij moeite om een sociale misser te detecteren (Faux pas, 2 van de 5). Het lukt hem niet om een bijbehorend gevoel van het slachtoffer te verwoorden; hij hanteert termen als 'rot' en 'niet fijn'. Echtgenote geeft onder andere aan op de vragenlijsten dat hij weinig empathie toont (BAFQ-empathie) en onverschillig is (DEX). de heer O. rapporteert zelf ook onverschilligheid (DEX), maar noemt vrijwel geen klachten en veranderingen op het gebied van empathie (BAFQ-empathie).
Neuropsychologische behandeling
Er wordt steeds meer onderzoek gedaan naar de behandeling van stoornissen in de sociale cognitie (Roelofs e.a., 2017). Sinds 2017 (Westerhof-Evers e.a., 2017) is er in Nederland een evidence based protocol beschikbaar voor het behandelen van stoornissen in de sociale cognitie en emotieregulatie (T-ScEmo), zie hiervoor ook de Richtlijn Neuropsychologische Revalidatie (Westerhof-Evers, 2017). De behandeling werd op werkzaamheid onderzocht in een groep van 59 patiënten met middelzwaar tot ernstig traumatisch hersenletsel. De experimentele groep ging meer vooruit dan de controlegroep in de emotieherkenning, Theory of Mind, alledaags sociaal gedrag (met name empathie) en (sociale) participatie. Ook verbeterden de kwaliteit van de partnerrelatie en de kwaliteit van leven. Daarnaast beoordeelden ook de partners van patiënten in de T-ScEmo-conditie na behandeling de kwaliteit van de partnerrelatie hoger.
Deze behandeling start met uitvoerige psycho-educatie voor patiënt en naaste(n) naar aanleiding van het neuropsychologisch onderzoek. Dit is van groot belang voor het vergroten van inzicht en motivatie. Daarna worden de behandeldoelen gesteld. Het behandelprotocol bestaat uit drie modules. In de eerste module leert de patiënt onder meer strategieën voor het herkennen van emotionele gezichtsexpressies. In de tweede module leert patiënt de gevoelens, gedachten en het gedrag van zichzelf en de ander expliciteren en navragen (perspectiefname, Theory of Mind, empathie). De derde module richt zich op basaal en specifiek doelgedrag waarbij de inhoud op de patiënt wordt aangepast. De inhoud kan zowel betrekking hebben op het remmen van ongepast gedrag als het initiëren en onderhouden van adequaat sociaal contact. Het betreft bijvoorbeeld sessies gericht op luistervaardigheden, gevoelsreflecties, beurtwisseling, gepaste afstand, sociaal probleem oplossingsvaardigheid, voorkomen van woede-uitbarstingen, waardering uiten en excuses maken (zie Westerhof-Evers e.a., 2019b). Tijdens de behandeling is de participatie van een naaste van groot belang (tijdens psycho-educatie, het stellen van doelen, rollenspel en het geven van feedback in het dagelijks leven). Het is van belang dat de drie modules achtereenvolgend worden doorlopen, want deze borduren op elkaar voort. Dit wil zeggen dat ook de patiënt met intacte scores op de emotieherkenningstest start met de eerste module (en deze versneld kan doorlopen), met als doel bewuste aandacht te besteden aan de ander. Ook Vallat-Azouvi en collega's (2019) concluderen in een overzichtsartikel dat juist de behandeling gericht op diverse aspecten van sociale cognitie effectief is en generaliseert naar het dagelijkse leven (Vallat-Azouvi e.a., 2019). Momenteel wordt er een multicenter RCT verricht om te onderzoeken of T-ScEmo effectief ingezet kan worden bij diverse neurologische hersenaandoeningen. Klinisch gezien zijn de ervaringen positief, in 2025 volgen de resultaten.
Casus de heer O.
De heer O. is geïncludeerd in het wetenschappelijke onderzoek T-ScEmo4All. Tijdens de terugkoppeling van het neuropsychologisch onderzoek herkent het echtpaar het geschetste profiel, maar verschillen zij van mening in welke mate meneer veranderd is. Er is aandacht voor deze discrepanties en tevens wordt benoemd dat verminderd ziekte-inzicht passend is bij de problematiek. Samen met de neuropsycholoog spreken zij af energie niet in discussies te steken, maar juist in het gezamenlijke doel: het verbeteren van de relatiekwaliteit. Meneer wil graag bij zijn gezin blijven wonen en iets aan zijn boosheid doen.
Tijdens de behandeling leert hij strategieën ter verbetering van de emotieherkenning, het 3G-model (gevoelens-gedachten-gedrag) ondersteunt in het navragen van de gevoelens en gedachten van zijn echtgenote en kinderen. Daarnaast leert hij de triggers en voorlopers van boosheid te herkennen en tijdig een time-out te nemen. Hierdoor reduceert hij de frequentie van woede-uitbarstingen aanzienlijk. Hij accepteert de feedback van zijn echtgenote en samen oefenen zij het empathisch reageren. Specifiek voor de echtgenote zijn er ook aandachtspunten: zij leert bewust tijd te nemen voor een gesprek (werken aan de basis met gebruik van een 3G-schema), gevoelens hardop te benoemen, feedback te geven en duidelijk te zijn in haar verwachtingen. Na de behandeling vertelt echtgenote zich meer gezien en gewaardeerd te voelen. Er zijn nog de nodige uitdagingen, maar ze begrijpt zijn gedrag beter, ziet dat meneer zijn best doet en heeft handvatten om met de situatie om te kunnen gaan. Meneer is er tevreden over dat hij doorgaans de woede-uitbarstingen kan voorkomen en dat hij beter weet hoe hij op zijn vrouw kan reageren. De kinderen ervaren minder spanning in huis.
Tot besluit
Het domein sociale cognitie is breed en een stoornis kan zich heel divers manifesteren. Er zijn tests en vragenlijsten beschikbaar voor diagnostiek, maar het moge duidelijk zijn: we zijn er nog niet. Onder andere in het meten van ToM (ofwel: mentaliseren) en gedragsregulatie is een verbeterslag te maken. Veelal zijn de tests talig, matig genormeerd of is de ecologische validiteit beperkt. Daarnaast zijn er inmiddels vragenlijsten vertaald, maar deze zijn nog niet allemaal gevalideerd en genormeerd. Onlangs is het Consortium Sociale Cognitie opgericht met als doel gezamenlijk (betere) tests en vragenlijsten te ontwikkelen. Ook internationaal worden samenwerkingen opgezet, bijvoorbeeld de werkgroep sociale cognitie binnen het Neuropsychiatric International Consortium Frontotemporal Dementia (scNIC-FTD; Van den Stock e.a., 2022), de Schizophrenia International Research Society (SIRS) Social Cognition Research Harmonization Group en daarnaast de Social Cognition Communication and Affect Special Interest Group (SOCCA SIG) van de International Neuropsychology Society en International Brain Injury Association. Dit alles om dit belangrijke domein – met schrijnende gevolgen – beter te kunnen meten en gefundeerde psycho-educatie en behandeling te bieden. Los van deze belangrijke initiatieven kan er zeker al het nodige werk verzet worden in de klinische praktijk. Dit begint bij het besef dat er sprake kan zijn van stoornissen in sociale cognitie ongeacht de specifieke aandoening, en dan vervolgens tijdig observeren, signaleren en bespreekbaar maken van mogelijke veranderingen in sociale cognitie na een hersenaandoening. Sociale cognitie vervolgens meten in een neuropsychologisch onderzoek (NPO)? Ja, absoluut, het NPO is een belangrijk puzzelstuk in het objectiveren en begrijpen van de problematiek van de patiënt.
Casus de heer Z., de heer N. en de heer W.
De heer Z. is een 56-jarige man die twintig jaar geleden een ongeluk kreeg, met middelzwaar traumatisch hersenletsel tot gevolg. Op de CT-scan waren toen frontale en cerebellaire contusiehaarden te zien. de heer werd een paar maanden na het ongeval verwezen voor neuropsychologisch onderzoek, waaruit een stoornis in verdeelde aandacht en verminderd executief functioneren naar voren kwamen. Ten tijde van dit onderzoek waren er nog geen tests of vragenlijsten beschikbaar waarmee sociale cognitie in kaart kon worden gebracht. Patiënt wordt twintig jaar later wederom verwezen naar de neuroloog, vanwege een toename in cognitieve klachten, gedragsveranderingen en een sombere stemming. Hierop wordt een NPO aangevraagd.
De heer stelt zich coöperatief op tijdens het onderzoek. Hij is in het gesprek wat associatief, geeft niet altijd concreet antwoord op vragen. Zijn affect moduleert sterk, hij reageert wisselend opgewekt en geëmotioneerd. Besef van zijn huidige situatie lijkt enigszins beperkt. de heer vertelt dat hij snel geïrriteerd raakt wanneer de spanning oploopt. Hij zit nu midden in de overnameprocedure van zijn bedrijf en kan hierbij lastig omgaan met de onzekerheid. Eigenlijk vindt hij dat hij over het algemeen wel snel boos wordt, maar vindt dat zeker niet altijd zijn 'schuld'. Voorts vindt hij zichzelf vergeetachtig. Zijn stemming beschrijft hij als somber, met name doordat dingen niet meer lukken en hij niet goed begrijpt waardoor dat komt. Zijn vrouw en hij hebben relatietherapie gehad, maar de gesprekken met de therapeut verliepen niet goed. Omdat hij het niet kon volgen is hij enkele malen weggelopen.
Zijn vrouw vertelt dat de heer 'een andere man is geworden' na het ongeval. Met behulp van cognitieve revalidatie na het eerste NPO is het even beter gegaan, maar de laatste jaren zijn er in toenemende mate problemen. Mevrouw relateert dit aan stress, door onder andere de overname van het bedrijf. Haar man is zeer snel boos en maakt veel ruzie, met haar en hun kinderen. De oorzaak van de ruzies ligt volgens de heer vrijwel altijd bij de ander en de heer kan volgens haar nauwelijks nog empathie tonen. Eigenlijk heeft hij geen oog voor zijn omgeving, mevrouw zegt dat hij vooral 'in zijn eigen wereld zit'. Hij heeft daarbij moeite met dingen los te laten, zij vindt hem wat dwangmatig. Zijn stemming is af en toe vrij plotseling erg somber. Hij heeft dan eveneens suïcideplannen en de heer heeft een jaar geleden een suïcidepoging gedaan. Mevrouw vindt de huidige situatie erg moeilijk vol te houden, ze heeft het idee op eieren te lopen thuis en zou graag hulp krijgen.
In het NPO staan stoornissen in de sociale cognitie en executieve functies op de voorgrond, passend bij de ernst en locatie van het traumatisch hersenletsel. Op het gebied van sociale cognitie is de emotierecognitie van zeer laag niveau, met specifieke uitval op boosheid en verdriet. Ook op twee taken voor Theory of Mind (ToM) is de score laag en affectieve perspectiefname (empathie) is eveneens niet op niveau. Er is geen sprake van achteruitgang ten opzichte van eerder onderzoek. De stoornis in sociale cognitie en executieve functies objectiveren de klachten van de heer en echtgenote.
Tijdens het uitslaggesprek leidde de bespreking van de bevindingen op het gebied van sociale cognitie tot veel herkenning, vooral bij echtgenote. Zij raakte geëmotioneerd en gaf aan dat ze vrijwel direct het gedrag van haar man beter begreep, terwijl ze toch het idee hadden in de relatietherapie als echtpaar te 'falen'. de heer is verwezen voor cognitieve revalidatie, waarbij ook T-ScEmo werd doorlopen.
De heer N. is 57 jaar oud en bezoekt de geheugenpolikliniek vanwege veranderd gedrag sinds ongeveer vier jaar. de heer stelt zichzelf bij binnenkomst in de spreekkamer voor en steekt direct van wal, waarbij hij uitgebreid vertelt over zijn werk als conciërge en ongevraagd foto's laat zien van meubelstukken die hij gemaakt heeft. Hij heeft geen klachten in de cognitieve functies.
Zijn echtgenote vult aan dat het karakter van patiënt sterk is veranderd. Terwijl patiënt voorheen een zachtaardige, liefdevolle man en vader was, is hij de laatste jaren volledig op zichzelf gericht. Hij kan zich niet meer in anderen inleven en heeft het contact met vrienden en kennissen laten verwateren. Patiënt scheldt vaker, moet huilen om liedjes op de radio en toont geen interesse meer in het leven van hun twee zoons. Hij neemt weinig initiatief en houdt sterk vast aan rituelen en routines gedurende de dag. Recent is er een ingrijpend voorval geweest waarbij patiënt zich getreiterd voelde door een buurman en hij deze is aangevlogen. Patiënt vertelt er zelf over dat hij dat beter niet had kunnen doen, maar geeft ook aan: 'Als iemand je zes keer uitdaagt, moet je niet verbaasd zijn als het de zevende keer misgaat.'
Bij het neuropsychologisch onderzoek zien we een opgewekte man met spraakdrang, stereotiepe uitingen ('ik zeg maar zo…') en semantische parafasieën. Hij geeft vaak geen antwoord op de vragen die gesteld worden. Hij werkt gehaast en kan de aandacht moeilijk vasthouden. Op de emotieherkenningstaak is de prestatie uitzonderlijk laag. Daarnaast zijn de prestaties op een taak voor ToM en een taak waarmee kennis van sociale normen wordt gemeten laag. Naast stoornissen in de sociale cognitie zijn er aanwijzingen voor een taalstoornis, waarbij vooral het semantisch niveau is aangedaan. In de aandacht, de executieve functies en het geheugen zijn de prestaties grosso modo conform de verwachting.
Op basis van het klachtenpatroon, het langzaam progressieve beloop in de tijd en de aard van het cognitieve profiel werd gedacht aan een gedragsvariant frontotemporale dementie. Deze verdenking werd bevestigd via beeldvormend onderzoek van de hersenen (MRI), waarbij sprake blijkt van opvallende atrofie van de frontale en temporale kwabben in – met name – de linkerhemisfeer.
De heer W. is na een plotseling insult gediagnosticeerd met een laaggradig glioom links frontaal, waarvoor hij binnenkort een operatie zal krijgen. Daaraan voorafgaand wordt een neuropsychologisch onderzoek afgenomen. De heer W. is een vriendelijke man, die zich sociaal adequaat gedraagt en goed onder woorden kan brengen hoe het met hem gaat. Hij zegt de diagnose tamelijk berustend te hebben aangehoord, maar wel heel erg tegen de operatie op te zien. Hij hoopt daarna zijn leven weer op te kunnen pakken, niet alleen werk en gezin, maar ook alle sociale en verenigingsactiviteiten waar hij zich aan verbonden had. Dit is heel belangrijk voor hem, en hij zegt vooral bang te zijn dat hij na de operatie niet meer de oude W. is. Hij heeft alleen vermoeidheidsklachten en een iets verminderde woordvinding. Voor het overige heeft hij geen veranderingen bemerkt.
Zijn vrouw vertelt, tamelijk onverwacht, dat ze blij was toen ze hoorde dat patiënt een hersentumor had. Ze zegt dat patiënt altijd een zeer sociaal vaardige man was, die veel sociale activiteiten had, actief was in diverse verenigingen en met veel mensen goede en langdurige vriendschappen onderhield. Zij en patiënt waren al heel lang samen en hun relatie was altijd extreem goed. Ze waren heel erg close met elkaar, patiënt voelde haar altijd heel goed aan en ze hadden maar weinig woorden nodig om elkaar te begrijpen. Een aantal jaren geleden begon dit geleidelijk te veranderen. Ze kreeg toenemend het gevoel dat patiënt zich emotioneel van haar verwijderde, dat hij haar steeds minder goed aanvoelde dan daarvoor of wellicht minder met haar begaan was. Het was heel subtiel en ze kon er de vinger nauwelijks op leggen, laat staan dat anderen deze veranderingen bemerkten. Het vermoeden bekroop haar echter steeds sterker dat hij op haar uitgekeken was, en het afgelopen jaar raakte ze er zelfs van overtuigd dat hij een ander had. Daarom was het in zekere zin een opluchting voor haar toen ze hoorde dat er een tumor in zijn hoofd zat, waarvan ze vermoedde dat dat de verandering kon verklaren, al begreep ze eigenlijk niet hoe.
Het neuropsychologisch onderzoek liet goede prestaties zien op de meeste cognitieve taken, met een lage score op de woordvloeiendheid, maar geen gestoorde woordvinding. Wel was er een afwijkende score op de test voor emotieherkenning en scoorde patiënt laag op twee tests voor ToM. Bij de nabespreking zei patiënt te herkennen dat zijn gevoel mogelijk afgevlakt was, en dat hij meer moeite had om goed te begrijpen hoe anderen zich voelden of wat ze dachten.
Tabel 2 Overzicht tests, observatieschalen en vragenlijsten voor volwassenen (Nederlandse vertaling beschikbaar)*
| Emotieherkenning | Beschrijving | Meetpretentie | Normering | Klinische ervaring consortium |
|---|---|---|---|---|
| FEEST (Ekman 60 Faces, subtest van de Facial Expressions of Emotion; Stimuli and Tests) | Computertaak, 60 gezichten, herkenning van de 6 basisemoties, afnameduur 10 minuten | Emotieherkenning | Voor leeftijd, geslacht en opleidingsniveau (Voncken e.a., 2018) | Goed bruikbaar |
| ERT (Emotion Recognition Task) | Computertaak, morphs van neutrale gezichtsuitdrukking naar emotionele expressie, 6 basisemoties, afnameduur 10 minuten | Emotieherkenning | Voor leeftijd, geslacht en opleidingsniveau (Kessels e.a., 2014, update in 2020) | Goed bruikbaar |
| Emotieherkenning en ToM (mentaliseren) | ||||
| TASIT-short (The Awareness of Social Inference Test) | Computertaak, 51 filmfragmenten met sociale situaties, herkenning van 6 basisemoties, afleiden van intenties/sociale gevolgtrekkingen (detectie sarcasme, oprechtheid, leugens), afnameduur 35 minuten | Emotieherkenning, stoornis in perspectiefname/sociale gevolgtrekkingen | Niet genormeerd voor de klinische praktijk | Niet goed bruikbaar (relatief lang en video-opnames van matige kwaliteit) |
| RTMITE (Reading The Mind In The Eyes Test) | Op papier of computer, 36 foto's van ogen, vier antwoordmogelijkheden, herkenning van emoties, gedachten, uitdrukkingen | Emotieherkenning, Theory of Mind | Niet genormeerd voor de klinische praktijk | Niet goed bruikbaar (blijkt vaak te lastig) |
| ToM (mentaliseren) | ||||
| Cartoon Test | Op papier, 12 tekeningen, beschrijven grappige bedoeling van de cartoonist, afnameduur 10 minuten | Theory of Mind | Voorlopige normen: zie Tabel 3 hieronder | Goed bruikbaar (zie voorlopige normen) |
| Faux Pas Test Verschillende versies in omloop | Op papier, 10 korte verhalen met sociale situaties, 5 met en 5 zonder sociale misser, benoemen van gevoel van 'het slachtoffer', afnameduur 10 minuten | Theory of Mind, Empathie | Voorlopige normen: zie Tabel 3 hieronder | Goed bruikbaar (zie voorlopige normen) |
| Hinting Task Verschillende versies in omloop | Op papier, 10 korte verhalen met een interactie, benoemen van impliciete boodschap, afnameduur 10 minuten | Theory of Mind | Geen normgegevens voor de Nederlandse versie. Voor referentiewaardes oorspronkelijke versie: Corcoran e.a., (1995) | Redelijk bruikbaar (plafondeffect) |
| Strange Stories Verschillende versies in omloop | Op papier, 8 korte verhalen die hardop worden voorgelezen, achterhalen intenties, gedachten en gevoelens, afnameduur 5-10 minuten | Theory of Mind | Geen normgegevens voor de Nederlandse versie. Voor referentiewaardes oorspronkelijke versie: Fletcher e.a. (1995) | Redelijk bruikbaar (plafondeffect) |
| M-SCEIT (Mayer-Salovey-Caruso Emotional Intelligence Test) | Test, 141-items, meet emotieherkenning, gebruik van emoties voor het vormen van gedachten, begrip van emoties en emotieregulatie | Emotiewaarneming, begrip en gebruik van emoties, emotieregulatie | Er bestaat een Nederlandse versie, maar er is geen licentie uitgegeven | Geen ervaring |
| ESCOT (Edinburgh Social Cognition Test) | 11 dynamische sociale interacties van 30 seconden, het betreft animaties in cartoonstijl zonder gesproken taal: 1 oefening, 5 alledaagse interacties, 5 interacties met schending van sociale normen | Theory of Mind, begrip van sociale normen | Er is nog geen Nederlandse instructie beschikbaar. Origineel Baksh e.a. (2018) | Geen ervaring |
| SNQ-NL Social Norms Questionnaire, Vragenlijst Sociaal Gedrag | Lijst met 22 gedragingen waarbij aangegeven moet worden of deze sociaal gepast zijn. Kennis van sociale normen | Vermogen om sociale grenzen te herkennen en begrijpen | Normgegevens beschikbaar: Van den Berg e.a. (2021) | Goed bruikbaar |
| Regulatie en inhibitie | ||||
| IGT (Iowa Gambling Task) Verschillende versies in omloop | Computertaak, 'gokspel', 100 kaarten kiezen waarbij kleine of grote winst/verlies wordt gemaakt, past iemand keuzes aan n.a.v. straf/beloning, afnameduur 10 minuten | Impulsregulatie 'Gevaar' aanvoelen/gut feeling ja/nee | Geen normgegevens voor Nederlandse versie | Redelijk bruikbaar (niet specifiek voor gedrag in sociale situaties) |
| Hayling Zinaanvul Test | Op papier. In deel 1 moeten 15 zinnen logisch afgemaakt worden, in deel 2 juist niet. Afnameduur 10 minuten | Verbale inhibitie | (Engelse) normen, tabel staat op het scoringsformulier Burgess en Shallice (1996) | Redelijk bruikbaar (Engelse normen) |
| Vragenlijsten en observatieschalen | ||||
| ESES Emotion self efficacy scale | Vragenlijst met 32 items | Vertrouwen in het eigen sociaal-emotioneel functioneren | Er is een Nederlandse versie gemaakt, de dataverzameling loopt | Geen ervaring |
| SASNOS St. Andrews-Swansea Neurobehavioural Outcome Scale | Vragenlijst met 49 items, 5 schalen (interpersoonlijke relaties, cognitie, agressie, inhibitie, communicatie) in te vullen door patiënt en naaste | Gedragsveranderingen | Er is een Nederlandse versie gemaakt, de dataverzameling loopt | Geen ervaring |
| CSI Couple Satisfaction Index | Vragenlijst naar tevredenheid in relatie, kan worden ingevuld door patiënt en naaste. 32 items | Tevredenheid in relaties | Nog geen normgegevens voor de Nederlandse versie, dataverzameling loopt. Voor de referentiewaardes oorspronkelijke versie: Funk en Rogge (2007) | Geen ervaring |
| BAFQ Brock's Adaptive Functioning Questionnaire | Vragenlijst met een patiënt en naaste, 68 items, hogere score meer klachten, per item ook veranderscore ja/nee, schalen gedrag o.a.: agressie, emotionaliteit, sociale monitoring, empathie | Gedragsveranderingen | Geen normen | Redelijk bruikbaar (Klinische indruk, per schaal klachten- en veranderscores in grafiek: discrepanties informatief) |
| DEX Dysexecutive Questionnaire | Vragenlijst met versie voor patiënt en naaste, subschalen: metacognitie (items 2, 5, 12, 16, 20), sociale conventies (9, 12, 13, 20), zelfregulatie (3, 7, 8), hogere score meer klachten | Problemen in sociaal gedrag (zelfregulatie), metacognitie | Afkappunt voor totaalscore DEX in handleiding | Goed bruikbaar |
| ERQ Emotie Regulatie Questionnaire | Vragenlijst met 10 items: strategieën die men kan gebruiken om emoties te reguleren | De neiging om emoties te reguleren op twee manieren: cognitief herwaarderen en onderdrukken van emoties | Er is een Nederlandse versie gemaakt, de dataverzameling loopt | Geen ervaring |
| RSMS Revised Self-Monitoring Scale | Vragenlijst, 13 items | Gevoeligheid voor het gedrag van anderen | Nog geen normen voor de Nederlandse versie (enkel gebruikt in wetenschappelijk onderzoek) | Redelijk bruikbaar (Er zijn nog geen normen voor de Nederlandse versie beschikbaar) |
| IRI Interpersoonlijke Reactiviteits Index | Vragenlijst, 28 items, 4 schalen | Problemen in perspectiefname, fantasie, empathie, persoonlijk leed | Normgegevens beschikbaar: De Corte e.a. (2007) | Redelijk bruikbaar (Internationaal veel gebruikt, vraagstelling soms wat complex) |
| SFS Social Functioning Scale | Zelfrapportagelijst voor sociaal functioneren. | Sociale vaardigheden | Geen normen voor Nederlandse versie | Geen ervaring |
| TAS-20 Toronto Alexythimie Schaal | Vragenlijst, 20 items, 3 schalen (identificeren gevoelens, beschrijven gevoelens, extern georiënteerd denken) | Alexithymie | Normgegevens beschikbaar: studenten en psychiatrische patiënten (Inslegers e.a., 2013; Kooiman e.a., 2002) | Goed bruikbaar (Er is nog discussie over het gebruik van afkapwaarde > 60) |
| BVAQ Bermond-Vorst Alexithymia Questionnaire | Vragenlijst, 40 items, 5 schalen (emotionaliseren, verbaliseren, fantaseren, identificeren en analyseren) | Alexithymie | Normgegevens beschikbaar (De Vroege e.a., 2018) | Goed bruikbaar (Afname duurt vrij lang) |
| OSCARS-NL Observatie van Sociale Cognitie-Informantvragenlijst | Observatielijst, 8 items, afnameduur 5 minuten | Beoordeling van 8 sociaalcognitieve probleemgebieden | Nederlandse vertaling beschikbaar, de dataverzameling loopt. Voor referentiewaardes oorspronkelijke versie: Halverson e.a. (2020); Healey e.a. (2015) | Nog onbekend |
| SBOCL Social Behavior Observer Checklist | Observatielijst met 14 gedragingen, in te vullen door clinici | Sociaal gedrag, gericht op neurodegeneratieve aandoeningen | Er is een Nederlandse vertaling gemaakt, de dataverzameling loopt. Zie ook validatiepaper (Rankin e.a., 2021) | Nog onbekend |
| SDS Socioemotional Dysfunction Scale | Vragenlijst met 40 items, in te vullen door een naaste | Gedragsveranderingen | Geen normen voor Nederlandse vertaling, wel cut-off voor oorspronkelijke versie (Barsuglia e.a., 2014) | Geen ervaring |
* Deze tabel geeft een overzicht van de beschikbare tests, observatieschalen en vragenlijsten in Nederland, zonder hiermee te impliceren volledig te zijn. De twee tests voor regulatie en inhibitie zijn geen 'harde' sociale cognitietaken. Het betreft het leren van feedback (IGT) en het afremmen van verbale responsen (Hayling).
Tabel 3 Voorlopige normen Faux Pas en Cartoon test
Deze normgegevens (gebaseerd op een normgroep gezonde Nederlandse volwassenen) geven richting voor interpretatie van de Faux Pas (Stone e.a., 1998) en Cartoon test (Happé e.a., 1999), met een differentiatie voor opleidingsniveau.
| Normtabel Faux Pas: 10 vignettes (5 ToM, 5 Non-ToM), Detectie range 0-10 | ||||
|---|---|---|---|---|
| M | range | SD | M-1,5 x SD | |
| Totaal | 9 | 5-10 | 1 | 7 (cut-off) |
| Opleidingsniveau | ||||
| Laag n = 18 | 8 | 5-10 | 2 | 5 |
| Middel n = 131 | 9 | 6-10 | 1 | 8 |
| Hoog n = 224 | 9 | 6-10 | 1 | 8 |
| N = 373, Opleidingsniveau Laag: Verhage ≤ 3, Middel: Verhage 4-5, Hoog: Verhage 6-7 | ||||
| Normtabel Faux Pas – empathie: Empathie range 0-5 | ||||
| M | range | SD | M-1,5 x SD | |
| Totaal | 3 | 0-5 | 1,5 | 1 (cut-off) |
| Opleidingsniveau | ||||
| Laag n = 18 | 2 | 0-4 | 1 | 1 |
| Middel n = 127 | 3 | 0-5 | 1,5 | 1 |
| Hoog n = 224 | 3 | 0-5 | 1,5 | 1 |
| N = 358 | ||||
| Normtabel Cartoon test: 12 cartoons (6 ToM, 6 Non-ToM), per cartoon max. 3 punten: range 0-36 | ||||
| M | range | SD | M-1,5 x SD | |
| Totaal | 24 | 3-35 | 6 | 13 (cut-off) |
| Opleidingsniveau | ||||
| Laag n = 19 | 16 | 5-29 | 6 | 7 |
| Middel n = 127 | 21 | 3-35 | 6 | 12 |
| Hoog n = 205 | 26 | 7-35 | 4 | 20 |
| N = 358 | ||||
Literatuur
- Adolphs, R. (2001). The neurobiology of social cognition. Current Opinion in Neurobiology, 11(2), 231-239. https://doi.org/https://doi.org/10.1016/S0959-4388(00)00202-6.
- American Psychiatric Association (2022). DSM-5-TR: Handboek voor de classificatie van psychische stoornissen. Amsterdam: Boom.
- Baksh, R.A., Abrahams, S., Auyeung, B. & MacPherson, S.E. (2018). The Edinburgh Social Cognition Test (ESCoT): Examining the effects of age on a new measure of theory of mind and social norm understanding. PloS One, 13(4), e0195818. https://doi.org/10.1371/journal.pone.0195818.
- Barsuglia, J.P., Kaiser, N.C., Wilkins, S.S., Joshi, A., Barrows, R.J., Paholpak, P., Panchal, H.V., Jimenez, E.E., Mather, M.J. & Mendez, M.F. (2014). A scale of socioemotional dysfunction in Frontotemporal Dementia. Archives of Clinical Neuropsychology, 29(8), 793-805. https://doi.org/10.1093/arclin/acu050.
- Berg, N.S. van den, Huitema, R.B., Spikman, J.M., Luijckx, G.-J. & De Haan, E.H.F. (2020). Impairments in emotion recognition and risk-taking behavior after isolated, cerebellar stroke. Cerebellum, 19(3), 419-425. https://doi.org/10.1007/s12311-020-01121-x.
- Berg, E. van den, Poos, J.M., Jiskoot, L.C., Montagne, B., Kessels, R.P.C., Franzen, S., Van Hemmen, J., Eikelboom, W.S., Heijboer, E.G.C., De Kriek, J., Van der Vlist, A., De Jong, F.J., Van Swieten, J.C., Seelaar, H. & Papma, J.M. (2021). Impaired knowledge of social norms in dementia and psychiatric disorders: Validation of the Social Norms Questionnaire-Dutch Version (SNQ-NL). Assessment, 29(6), 1236-1247. https://doi.org/10.1177/10731911211008234.
- Buunk, A.M., Spikman, J.M., Veenstra, W.S., Van Laar, P.J., Metzemaekers, J.D.M., Van Dijk, J.M.C., Meiners, L.C. & Groen, R.J.M. (2017). Social cognition impairments after aneurysmal subarachnoid haemorrhage: Associations with deficits in interpersonal behaviour, apathy, and impaired self-awareness. Neuropsychologia, 103, 131-139. https://doi.org/10.1016/j.neuropsychologia.2017.07.015.
- Burgess, P.W. & Shallice, T. (1996). Response suppression, initiation and strategy use following frontal lobe lesions. Neuropsychologia, 34(4), 263–272. https://doi.org/10.1016/0028-3932(95)00104-2.
- Corcoran, R., Mercer, G. & Frith, C.D. (1995). Schizophrenia, symptomatology and social inference: Investigating 'theory of mind' in people with schizophrenia. Schizophrenia Research, 17(1), 5-13. https://doi.org/https://doi.org/10.1016/0920-9964(95)00024-G.
- Corte, K. de, Buysse, A., Verhofstadt, L.L., Roeyers, H., Ponnet, K. & Davis, M.H. (2007). Measuring empathic tendencies: Reliability and validity of the Dutch version of the Interpersonal Reactivity Index. Psychologica Belgica. https://doi.org/10.5334/pb-47-4-235.
- Cotter, J., Granger, K., Backx, R., Hobbs, M., Looi, C.Y. & Barnett, J.H. (2018). Social cognitive dysfunction as a clinical marker: A systematic review of meta-analyses across 30 clinical conditions. Neuroscience & Biobehavioral Reviews, 84, 92-99. https://doi.org/10.1016/J.NEUBIOREV.2017.11.014.
- Eikelboom, W. & Spikman, J. (2022). Emotie en sociale cognitie. In: R. Kessels, E. van den Berg, R. Ponds, J. Spikman & M. van Zandvoort (red.), Klinische neuropsychologie (pp. 259-282)). Amsterdam: Boom.
- Fletcher, P.C., Happé, F., Frith, U., Baker, S.C., Dolan, R.J., Frackowiak, R.S.J. & Frith, C.D. (1995). Other minds in the brain: A functional imaging study of 'theory of mind' in story comprehension. Cognition, 57(2), 109-128. https://doi.org/https://doi.org/10.1016/0010-0277(95)00692-R.
- Funk, J.L. & Rogge, R.D. (2007). Testing the ruler with item response theory: Increasing precision of measurement for relationship satisfaction with the Couples Satisfaction Index. Journal of Family Psychology, 21(4), 572-583.
- Halverson, T.F., Hajdúk, M., Pinkham, A.E., Harvey, P.D., Jarskog, L.F., Nye, L. & Penn, D.L. (2020). Psychometric properties of the Observable Social Cognition Rating Scale (OSCARS): Self-report and informant-rated social cognitive abilities in schizophrenia. Psychiatry Research, 286, 112891. https://doi.org/10.1016/j.psychres.2020.112891.
- Happé, F.G.E. (1994). An advanced test of theory of mind: Understanding of story characters' thoughts and feelings by able autistic, mentally handicapped, and normal children and adults. Journal of Autism and Developmental Disorders, 24(2), 129-154. https://doi.org/10.1007/BF02172093.
- Happé, F., Brownell, H. & Winner, E. (1999). Acquired 'theory of mind' impairments following stroke. Cognition, 70(3), 211-240. https://doi.org/10.1016/S0010-0277(99)00005-0.
- Healey, K.M., Combs, D.R., Gibson, C.M., Keefe, R.S.E., Roberts, D.L. & Penn, D.L. (2015). Observable Social Cognition: A Rating Scale (OSCARS): An interview-based assessment for schizophrenia. Cognitive Neuropsychiatry, 20(3), 198-221. https://doi.org/10.1080/13546805.2014.999915.
- Henry, J.D., Von Hippel, W., Molenberghs, P., Lee, T. & Sachdev, P.S. (2016). Clinical assessment of social cognitive function in neurological disorders. Nature Reviews Neurology, 12(1), 28-39. https://doi.org/10.1038/nrneurol.2015.229.
- Inslegers, R., Meganck, R., Ooms, E., Vanheule, S., Taylor, G.J., Bagby, R.M., De Fruyt, F. & Desmet, M. (2013). The Dutch language version of the Toronto Structured Interview for Alexithymia: Reliability, factor structure and concurrent validity. Psychologica Belgica, 53, 93-116. https://doi.org/10.5334/pb-53-1-93.
- Jiskoot, L.C., Poos, J.M., Vollebergh, M., Papma, J.M., Van Swieten, J.C., Kessels, R.P.C. & Van den Berg, E. (2020). Emotion recognition of morphed facial expressions in presymptomatic and symptomatic frontotemporal dementia, and Alzheimer's disease. Alzheimer's & Dementia, 16(S6), e039377. https://doi.org/https://doi.org/10.1002/alz.039377.
- Jorna, L.S., Westerhof-Evers, H.J., Khosdelazad, S., Rakers, S.E., Van der Naalt, J., Groen, R.J.M., Buunk, A.M. & Spikman, J.M. (2021). Behaviors of concern after acquired brain injury: The role of negative emotion recognition and anger misattribution. Journal of the International Neuropsychological Society, 27(10), 1015-1023. https://doi.org/10.1017/S135561772000140X.
- Kelly, M., McDonald, S. & Frith, M.H.J. (2017). A survey of clinicians working in brain injury rehabilitation: Are social cognition impairments on the radar? Journal of Head Trauma Rehabilitation, 32(4), E55-E65. https://doi.org/10.1097/HTR.0000000000000269.
- Kennedy, D.P. & Adolphs, R. (2012). The social brain in psychiatric and neurological disorders. Trends in Cognitive Sciences, 16(11), 559-572. https://doi.org/10.1016/j.tics.2012.09.006 [doi].
- Kessels, R.P.C., Montagne, B., Hendriks, A.W., Perrett, D.I. & De Haan, E.H.F. (2014). Assessment of perception of morphed facial expressions using the Emotion Recognition Task: Normative data from healthy participants aged 8-75. Journal of Neuropsychology, 8(1), 75-93. https://doi.org/10.1111/jnp.12009.
- Kooiman, C.G., Spinhoven, P. & Trijsburg, R.W. (2002). The assessment of alexithymia: A critical review of the literature and a psychometric study of the Toronto Alexithymia Scale-20. Journal of Psychosomatic Research, 53(6), 1083-1090. https://doi.org/https://doi.org/10.1016/S0022-3999(02)00348-3.
- McDonald, S., Wearne, T. & Kelly, M. (2022). Calling on clinicians to get social and emotional. The Clinical Neuropsychologist, 1-39. https://doi.org/10.1080/13854046.2022.2085176.
- Piotrowski, C. (2017). Neuropsychological testing in professional psychology specialties: Summary findings of 36 studies (1990-2016) in applied settings. Journal of the Indian Academy of Applied Psychology, 43, 134-144.
- Quesque, F., Nivet, M., Etchepare, A., Wauquiez, G., Prouteau, A., Desgranges, B. & Bertoux, M. (2022). Social cognition in neuropsychology: A nationwide survey revealing current representations and practices. Applied Neuropsychology: Adult, 1-14. https://doi.org/10.1080/23279095.2022.2061859.
- Rankin, K.P., Toller, G., Gavron, L., La Joie, R., Wu, T., Shany-Ur, T., Callahan, P., Krassner, M., Kramer, J.H. & Miller, B.L. (2021). Social Behavior Observer Checklist: Patterns of spontaneous behaviors differentiate patients with neurodegenerative disease from healthy older adults. Frontiers in Neurology, 12. https://doi.org/10.3389/fneur.2021.683162.
- Roelofs, R.L., Wingbermühle, E., Egger, J.I.M. & Kessels, R.P.C. (2017). Social cognitive interventions in neuropsychiatric patients: A meta-analysis. Brain Impairment, 18(1). https://doi.org/10.1017/BrImp.2016.31.
- Singleton, E.H., Fieldhouse, J.L.P., Van 't Hooft, J.J., Scarioni, M., Van Engelen, M.-P.E., Sikkes, S.A.M., De Boer, C., Bocancea, D., Van den Berg, E., Scheltens, P., Van der Flier, W.M., Papma, J.M., Pijnenburg, Y.A.L. & Ossenkoppele, R. (2022). Social cognition deficits and biometric signatures in the behavioural variant of Alzheimer's disease. Brain: A Journal of Neurology. https://doi.org/10.1093/brain/awac382.
- Spikman, J.M., Boelen, D.H.E., Pijnenborg, G.H.M., Timmerman, M.E., Van der Naalt, J. & Fasotti, L. (2013a). Who benefits from treatment for executive dysfunction after brain injury? Negative effects of emotion recognition deficits. Neuropsychological Rehabilitation, 23(6), 824-845. https://doi.org/10.1080/09602011.2013.826138.
- Spikman, J.M., Milders, M.V., Visser-Keizer, A.C., Westerhof-Evers, H.J., Herben-Dekker, M. & Van der Naalt, J. (2013b). Deficits in facial emotion recognition indicate behavioral changes and impaired self-awareness after moderate to severe traumatic brain injury. PLoS ONE, 8(6). https://doi.org/10.1371/JOURNAL.PONE.0065581
- Stock, J. van den, Bertoux, M., Diehl-Schmid, J., Piguet, O., Rankin, K.P., Pasquier, F., Ducharme, S., Pijnenburg, Y. & Kumfor, F. (2022). Current potential for clinical optimization of social cognition assessment for frontotemporal dementia and primary psychiatric disorders. Neuropsychology Review. https://doi.org/10.1007/s11065-022-09554-3.
- Stone, V.E., Baron-Cohen, S. & Knight, R.T. (1998). Frontal Lobe Contributions to Theory of Mind. Journal of Cognitive Neuroscience, 10(5), 640-656. https://doi.org/10.1162/089892998562942.
- Vallat-Azouvi, C., Azouvi, P., Le-Bornec, G. & Brunet-Gouet, E. (2019). Treatment of social cognition impairments in patients with traumatic brain injury: A critical review. Brain Injury, 33(1), 87-93. https://doi.org/10.1080/02699052.2018.1531309.
- Visser-Keizer, A.C., Westerhof-Evers, H.J., Gerritsen, M.J.J., Van der Naalt, J. & Spikman, J.M. (2016). To fear is to gain? The role of fear recognition in risky decision making in TBI patients and healthy controls. PLoS ONE, 11(11). https://doi.org/10.1371/journal.pone.0166995.
- Voncken, L., Timmerman, M., Spikman, J. & Huitema, R. (2018). Beschrijving van de nieuwe, Nederlandse normering van de Ekman 60 Faces Test (EFT), onderdeel van de FEEST. Tijdschrift voor Neuropsychologie, 13(2), 143-151.
- Vroege, L. de, Emons, W.H.M., Sijtsma, K. & Van der Feltz-Cornelis, C.M. (2018). Psychometric Properties of the Bermond-Vorst Alexithymia Questionnaire (BVAQ) in the general population and a clinical population. Frontiers in Psychiatry, 9. https://doi.org/10.3389/fpsyt.2018.00111.
- Westerhof-Evers, H.J. (2017). Stoornissen in de sociale cognitie. In: C. van Heugten, D. Bertens & J. Spikman (red.), Richtlijn Neuropsychologische Revalidatie. Utrecht: Nederlands Instituut van Psychologen, Secties Neuropsychologie en Revalidatie.
- Westerhof-Evers, H.J., Visser-Keizer, A.C., Fasotti, L., Schönherr, M.C., Vink, M., Van der Naalt, J. & Spikman, J.M. (2017). Effectiveness of a Treatment for Impairments in Social Cognition and Emotion Regulation (T-ScEmo) after traumatic brain injury: A Randomized Controlled Trial. The Journal of Head Trauma Rehabilitation, 32(5). https://journals.lww.com/headtraumarehab/Fulltext/2017/09000/Effectiveness_of_a_Treatment_for_Impairments_in.3.aspx.
- Westerhof-Evers, H.J., Fasotti, L., Van der Naalt, J. & Spikman, J.M. (2019a). Participation after traumatic brain injury: The surplus value of social cognition tests beyond measures for executive functioning and dysexecutive behavior in a statistical prediction model. Brain Injury, 33(1), 78-86. https://doi.org/10.1080/02699052.2018.1531303.
- Westerhof-Evers, H.J., Visser-Keizer, A.C., Fasotti, L. & Spikman, J.M. (2019b). Social cognition and emotion regulation: A multifaceted treatment (T-ScEmo) for patients with traumatic brain injury. Clinical Rehabilitation, 33(5), 820-833. https://doi.org/10.1177/0269215519829803.
- Young, A.W., Perrett, D.I., Calder, A.J., Sprengelmeyer, R. & Ekman, P. (2002). Facial Expressions Of Emotion: Stimuli And Tests (FEEST). Bury St Edmunds: Thames Valley Test Company.
